【顧名思醫】 報導:陳筱柔 圖:陳梓健、Freepik
大多數大腸癌由息肉演變而來?趁早揪出息肉,精明防治大腸癌!
全球結直腸癌(俗稱大腸癌)發病率不但逐年升高,而且日趨年輕化。
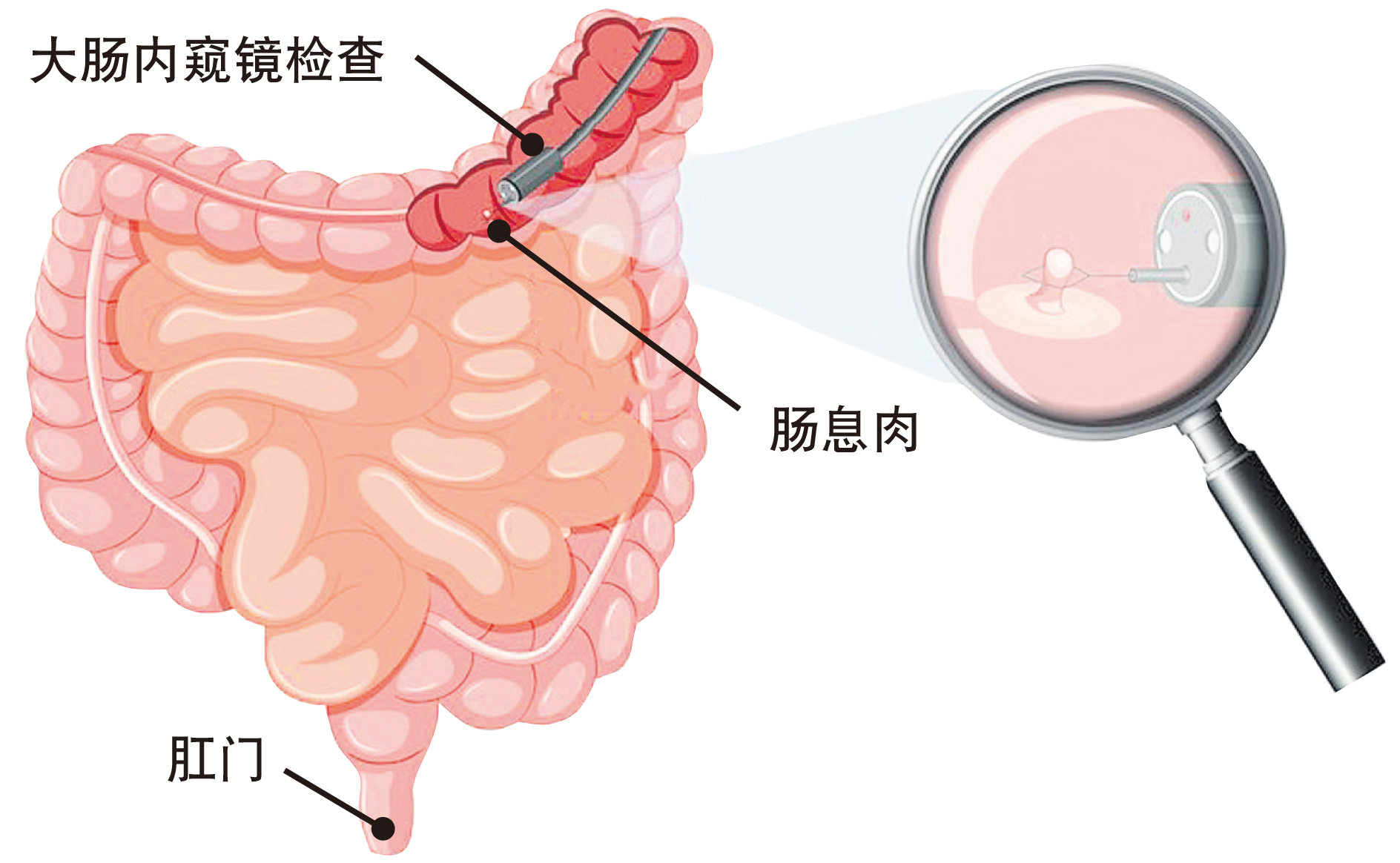
你知道嗎?息肉是誘發大腸癌的罪魁禍首!大腸癌是全球最常見的消化係統惡性腫瘤之一,而大多數大腸癌的發生與結直腸息肉密切相關。簡單來說,息肉就像是潛伏在人類腸道裏的“定時炸彈”,隨著息肉增大、數量增加,息肉癌變幾率也會隨之提高。
高危人群
Picaso醫院普通外科兼結直腸外科醫生張鴻延分析,息肉是指從腸道黏膜表面突出的異常組織增生,常見於結腸和直腸:“有些息肉是無害或良性的,但隨著時間推移,有些息肉可能會逐漸惡變,最終發展為大腸癌。息肉主要分非腫瘤性和腫瘤性兩大類。非腫瘤性息肉通常不會癌變,腫瘤性息肉則可能癌變,通常取決於息肉大小和位置。一般來說,息肉越大,癌變風險越高。如果任由息肉在體內增生,等到癌變發展為大腸癌晚期,不但治療選項有限、治療效果不理想,甚至也可能致命。”因此,張醫生強調,了解息肉癌變風險,並采取預防措施,對降低大腸癌發病率至關重要。
大多數情況下,息肉是沒有症狀的,等到出現症狀時,通常息肉體積已很大或數量已變多(一般上,小於1厘米算是小息肉,大於2~3厘米就屬於大息肉)。 ”
“最重要的是,人們必須了解,大腸癌並不會在一夜之間發生,即使是息肉,通常需要5~10年才會演變成癌症。早期發現的息肉可以安全切除,大腸癌最佳預防方法就是定期篩查,並切除息肉,尤其是高風險人群。”張醫生說道。
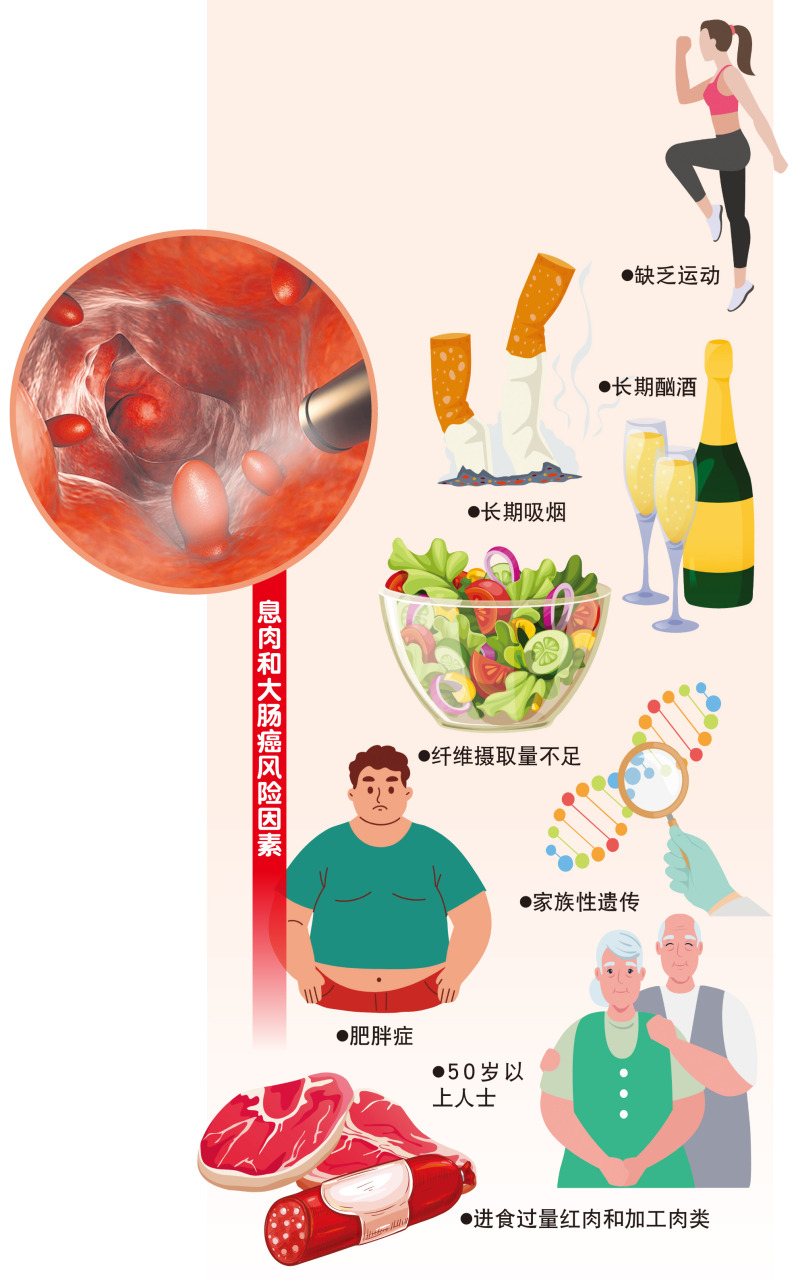
任何人的結腸和直腸都可能會有息肉增生,但息肉發病率會隨著年齡增長而增加。另外,研究也表明,吸煙、久坐、缺乏運動、肥胖、有息肉或大腸癌家族病史,以及常吃紅肉和加工食品人群,息肉在腸道裏增生的發病率明顯高於其他人群。張醫生透露,息肉和大腸癌的風險因素大同小異。

想了解更多有關張鴻延醫生信息,可掃描或致電+603-7457 2888預約。:

張鴻延:及早篩檢 杜絕後患
大多數大腸癌始於結腸或直腸息肉,趁早做大腸內窺鏡檢查杜絕後患!
張鴻延醫生強調,篩檢是人類與癌症抗爭極為重要手段,大腸癌更是如此:“因為篩檢有助於診斷沒症狀的早期息肉,甚至是大腸癌。我建議,45歲及以上人士應定期篩檢,及早揪出息肉,降低大腸癌風險。患有腸炎症、大腸癌家族病史或其他高風險人群,篩檢年齡則應該提早。若是近親(父母或兄弟姐妹)患有大腸癌,最好以家族中最年輕罹癌成員作為標準點,往前推算提早10年接受大腸鏡檢查。假設他40歲患大腸癌,那你應該在其確診患病年齡的前10年,即30歲,做大腸內窺鏡檢查。”
免疫糞便潛血檢測和大腸內窺鏡檢查,是目前臨床上常用的兩種篩檢方案,尤其大腸內窺鏡更是一種能夠檢查結直腸是否有息肉、腫瘤或異常組織的高效安全方案。
“大腸內窺鏡除了檢查結直腸內部狀況,也能即時做治療,比如通過攝像頭觀察整個腸道,並直接切除息肉。醫生也可在大腸內窺鏡檢查時,采集組織樣本(即活組織檢驗),以評估息肉類型,又或息肉是否有癌變。若有腫瘤或異常組織,也可取出組織活檢樣本做分析。這是一種有效的大腸癌篩檢方案,而且能夠挽救生命!”張醫生說道。
“多久需要複查一次大腸內窺鏡?一般上,如果是沒任何風險因素,初次大腸內窺鏡檢查沒任何發現息肉的人,醫生通常會建議間隔10年後,再複查一次大腸內窺鏡。然而。如果檢查發現有1~2個小於1厘米腺瘤性息肉,息肉切除後,建議間隔5年左右再複查一次;發現3~10個或任何大於1厘米且中度分化異常的腺瘤性息肉,建議3年左右複查一次;若是大腸內窺鏡檢查發現超過10個腺瘤性息肉或息肉高度分化異常,最好1年後複查。”
張醫生坦言,以上複查間隔時間僅作為參考,因為每個患者的複查間隔時間並沒統一標準,必須考量患者體質、病史、基因,以及生活與飲食習慣等風險因素,來決定追蹤複查時間,所以最好谘詢醫生,討論適合個人情況的複查間隔期。
3大常見迷思
●迷思1:大腸癌一定會有明顯症狀?
無論是腸息肉或是早期大腸癌,大多都沒明顯症狀。張醫生分析,大腸癌出現比如腹痛、排便習慣、血便、消瘦和腹部包塊等明顯症狀時,癌症可能已經進入中晚期。因此,張醫生呼籲,人們(尤其是有風險因素的高危人群)千萬不要光靠有無症狀,來決定要不要做大腸內窺鏡檢查,避免耽誤最佳治療時機。
●迷思2:老年人才會得息肉和大腸癌?
過去,大腸癌好發於中老年人(常見於50歲以上中老年人),但是近年來,發病率的年輕化趨勢日漸明顯,臨床上30歲以下青年人罹患大腸癌的比例也逐漸升高。個中部分原因是,現代人生活和飲食的改變,比如常吃快餐和紅肉等不健康飲食、蔬菜水果攝取量不足、缺乏有助於消化和分解脂肪的膳食纖維,以及加上久坐不動、缺乏運動、肥胖、吸煙與酗酒等不良生活習慣,容易對腸道造成沉重負擔,也增高了致癌物與腸道接觸幾率,進而增加罹患大腸癌風險。因此,千萬別以為息肉或大腸癌是中老年人專利,年輕人同樣需要了解自身健康狀況,並定期做身體檢查,才能及早揪出病變,防患於未然。
●迷思3:所有腸息肉都會演變成癌症?
答案是不一定。張鴻延醫生解釋,雖有大多數大腸癌都是由息肉演變而來,但未必所有腸息肉都會變成大腸癌。大腸息肉主要可區分成非腫瘤性和腫瘤性(息肉會癌化)兩種。非腫瘤性息肉一般不會演變成大腸癌,比如增生性息肉和發炎性息肉。大概率會演變為癌症的腫瘤性息肉,分別是腺瘤型及鋸齒狀息肉,這兩種息肉長得越大,轉變成惡性腫瘤幾率就越高。
■病變征兆難以察覺
美國大腸直腸外科學會(American Society of Colon and Rectal Surgeons)指出,大腸息肉通常在健康檢查時被發現。息肉是大腸、直腸內的黏膜(內襯)出現的異常增生,可能呈現扁平狀,也可能是有柄的突起狀。息肉可能生長在結直腸的任何位置,但更常出現在大腸左側與直腸中。雖然所有息肉都可能演變成癌症,但某些類型息肉可能是癌前病變征兆,及早發現並切除這些瘜肉,有助於降低大腸癌發病率。
張鴻延醫生分析,腺瘤性息肉(Adenomatous Polyps)、鋸齒狀息肉(Serrated Polyps)、增生性息肉(Hyperplastic Polyps)和發炎性息肉(Inflammatory Polyps)是臨床上較為常見的息肉類型:“腺瘤性息肉是最為常見且可能演變成大腸癌的息肉類型;鋸齒狀息肉較為少見,但癌變風險極高,盡早切除這類息肉,就能避免大腸癌的發生;增生性息肉是體積較小的良性息肉,發炎性息肉則往往跟大腸發炎、潰瘍、細菌感染和過敏有關,同樣屬於不太會進展為癌症的良性息肉。”
由於大多數大腸息肉都沒任何症狀,因此很多人在通過大腸鏡檢查發現息肉前,可能都不知道自己患有大腸息肉,但也有部分大腸息肉患者可能會出現以下情況:
●排便習慣改變:持續一周以上便秘或腹瀉,可能表明存在較大結腸息肉或癌症,但許多其它醫療狀況也可能造成排便習慣的改變。
●大便顏色變化:便中可能帶血絲或血液,使糞便看起來呈黑色。大便顏色變化也可能是由某些食物、藥物或膳食補充劑引起。
●缺鐵性貧血:息肉可能隨著時間推移慢慢出血,沒明顯的便血。慢性出血可能導致缺鐵性貧血,使人感到疲憊和氣短。
●疼痛:較大結腸息肉可能阻塞部分腸道,導致腹部絞痛。
●直腸出血:這可能是結腸息肉、癌症或其它醫療狀況體征,如痔瘡或肛門輕微撕裂。
KKLIU: 0972 / EXP 31.12.2027
#AVT



